История исследования. Понятие гастроскопии
Первая попытка осмотреть желудок изнутри, не прибегая к разрезу брюшной полости, была предпринята Куссмаулем в 1868 году. В то время клинические результаты не имели практической ценности, но эта попытка была выражением растущего желания клиницистов сделать видимыми как внутренние, так и внешние части тела.
В 1871 году Дезормо изложил общие принципы эндоскопии, а в 1876 году Нитце в Вене изготовил первый гастроскоп непрямого обзора. Этот прибор имел оптическую систему, аналогичную системе современного цистоскопа, с платиновой проволокой накаливания с электрическим подогревом в качестве источника освещения. Возникли трудности из-за очень большого диаметра трубки и тепла, выделяемого платиновой проволокой, и этот инструмент использовался только в эксперименте на трупе. Микулич заинтересовался проблемой, в 1881 году под его руководством был изготовлен первый практический гастроскоп. Этот инструмент был более узким, а стекло, в котором находилась платиновая проволока накаливания, охлаждалось струей воды.
В 1932 году под руководством Шиндлера Вольфом из Берлина был изготовлен гибкий гастроскоп. Этот инструмент полностью изменил клиническую ценность эндоскопического исследования желудка. Шиндлер, а позже и Хеннинг из Лейпцига показали, что гастроскопия с помощью гибкого инструмента абсолютно безопасна и что для ее удовлетворительного проведения совершенно не требуется общая анестезия. Устранив эти две основные трудности, Хеннинг смог показать, основываясь на опыте более чем 2000 инструментальных исследований, что гастроскопия является исследованием, имеющим наибольшую клиническую ценность при исследовании заболеваний желудка [8].

Основная краткая информация о гастроскопии (эзофагогастродуоденоскопии (ЭГДС))
- Врач, проводящий процедуру: врач-эндоскопист.
- Время процедуры: 10-15 минут.
- Сроки подготовки заключения: результаты пациент может получить на следующий день после процедуры.
- Основные моменты, содержащиеся в описании (заключении) обследования: описание состояния просвета, эластичности стенок, наличия посторонних жидкостей, состояния слизистых оболочек желудка и других органов ЖКТ, а также указание дополнительных исследований при наличии (биопсия, тест на Helicobacter pylori).
Врач-эндоскопист
Кто проводит процедуру
Длится 10–15 минут
Сколько длится процедура
На следующий день
Когда результат
Кратко о видах гастроскопии
- ЭГДС может быть диагностической и лечебной.
- Неседативная мелкокалиберная ЭГДС является осуществимой, эффективной и дешевой альтернативой обычной ЭГДС. Она хорошо переносится большинством пациентов, хотя общий уровень комфорта может быть ниже, чем при седативной ЭГДС. Врачам следует рассматривать неседативную эндоскопию в качестве альтернативы для пациентов, особенно тем, кто подвержен высокому риску осложнений, связанных с седативными препаратами.
- Капсульная эндоскопия является методом выбора при неясных желудочно-кишечных кровотечениях после того, как результаты других исследований оказались отрицательными.
- Наибольшим преимуществом трансназальной ЭГДС является заметное снижение частоты тошноты и рвоты у пациентов, проходящих процедуру. Таким образом, этот метод безопасен, поскольку пациенты испытывают незначительный дискомфорт даже без седативных препаратов. Кроме того, трансназальная ЭГДС полезна при обследовании пациентов, которым трудно открывать рот, или пациентов с повышенным риском аспирационной пневмонии, а также для исследований или для постановки гастростомы у пациентов с такими состояниями, как рак пищевода, которые сужают просвет.
Основным недостатком трансназальной ЭГДС является боль в носу. Необходимы дальнейшие исследования в этой области, чтобы уменьшить дискомфорт пациента за счет улучшения предварительной обработки или дальнейшего уменьшения диаметра инструмента [4].
Для выявления и контроля каких заболеваний назначают гастроскопию
ЭГДС показана при оценке признаков и симптоматики широкого спектра желудочных расстройств:
- персистирующая или хроническая гастроэзофагеальная рефлюксная болезнь постоянная рвота неизвестной причины;
- аномалии верхних отделов желудочно-кишечного тракта при рентгенографии;
- желудочное кровотечение;
- инородное тело;
- после приема едких веществ.
Очевидно, что непосредственное обследование слизистой оболочки желудка с научной точки зрения является вопросом первостепенной важности для развития наших знаний о патологии желудка, которое само по себе может привести к совершенствованию методов клинической терапии.
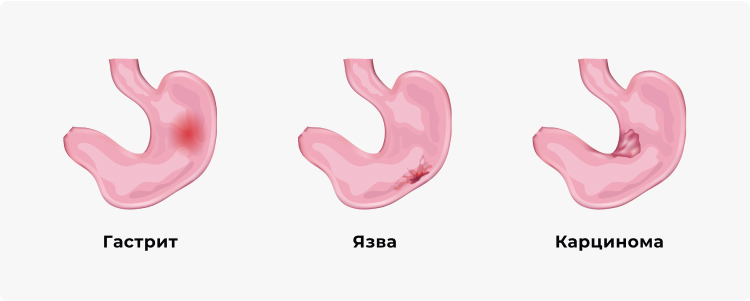
Карцинома
Если после изучения клинических данных, рентгенологического заключения и результатов анализов пищи и скрытой крови, однозначно устанавливается диагноз, при котором показана операция, например, карцинома с грубым дефектом наполнения, то гастроскопия не требуется. Гастроскопия помогает предотвратить клинические ошибки, поэтому показана в случаях сомнительной карциномы, когда рентгенолог не может дать абсолютного подтверждения диагноза. Диагноз карциномы может быть установлен на ранней стадии с помощью гастроскопии. Общепризнано, что главным фактором любого улучшения, которое может быть достигнуто при лечении злокачественных заболеваний, особенно желудка, является ранняя диагностика, и именно в этой области гастроскопия - ценное дополнение к доступным методам исследования.
Гастрит
Если при гастроскопии не обнаружена карцинома и это подтверждается заключением врача, следует придать значение выявлению других патологий слизистой оболочки (возможно, генерализованных), вызывающих данные симптомы. Точная диагностика этого состояния до стадии изъязвления, возможная только с помощью гастроскопа, позволит принять профилактические меры против развития язвы желудка. Сильно запущенный гастрит может быть чреват серьезными последствиями, так что при его диагностике и лечении гастроскопия может оказать существенное влияние на снижение частоты опасных осложнений.
Язва
Как и в случае с карциномой, если при рентгенологическом исследовании обнаруживается язва желудка, требующая оперативного вмешательства, гастроскопия не требуется. Но если есть сомнения в целесообразности оперативного лечения, принимая во внимание плохое общее состояние пациента или возможность консервативной терапии, то гастроскопия может установить точную природу язвы и определить правильный курс лечения. Гастроскопические признаки острой эрозии, хронической язвы или заживающей язвы позволяют четко определить изменение слизистой оболочки и дать заключение по данному случаю.
Однако установление точного диагноза не является пределом полезности гастроскопа в области язвенной болезни желудка. Если язву необходимо лечить медикаментозно, то гастроскопист может проинформировать врача о влиянии его лечения как на язву, так и на сопутствующий гастрит. Часто бывает очень трудно определить, когда язва желудка заживает и пациенту можно позволить вернуться к нормальной жизни. Рентгеновские снимки на самом деле не демонстрируют язву - они очерчивают кратер, образованный не язвой, а отечной слизистой оболочкой по обе стороны от нее. Этот отек быстро спадает при лечении, поэтому очаг язвы может не визуализироваться еще задолго до полного заживления, особенно если язва находится с одной или другой стороны малой кривизны. Гастроскопия делает язву открытой для непосредственного осмотра, позволяет наблюдать стадии заживления и точно определить завершение процесса. Если язва не поддается лечению, то гастроскопия установит этот факт, и можно будет предпринять хирургические меры без потери времени на бесполезную терапию [8].
При каких симптомах назначают гастроскопию
Показаниями для плановой диагностической ЭГДС являются:
- затруднение глотания;
- чувство застрявшего «комка» за грудиной;
- боль или дискомфорт в верхних отделах живота;
- изжога;
- быстрое чувство переполнения в желудке во время приема пищи;
- регургитация (срыгивание) съеденной пищи;
- затяжная тошнота и рвота;
- необъяснимая потеря веса тела;
- беспричинная анемия;
- оценка эффективности консервативного или хирургического лечения.

Противопоказания
К немногочисленным противопоказаниям к гастроскопии относятся те случаи, когда исследование невозможно из-за тяжелого состояния пациента, особенно если оно связано с одышкой. Определенные патологические образования могут препятствовать прохождению гастроскопа, например, карцинома или стриктура пищевода, сильное искривление позвоночника, аневризма аорты, внутригрудное новообразование. Цирроз печени или застойная сердечная недостаточность с возможным варикозным расширением вен пищевода также являются противопоказаниями к применению инструментария. После недавнего кровоизлияния гастроскопия нецелесообразна из-за риска воздушной эмболии. Обследование также предпочтительно не проводить во время обострения язвенной боли, поскольку растяжение желудка может привести к перфорации размягченного основания активной язвы.
Применяемая с должным учетом противопоказаний и при строгом соблюдении правила о том, что при манипуляции ни в коем случае нельзя применять силу, гастроскопия с помощью гибкого инструмента является методом исследования, таким же безопасным, как и введение обычного желудочного зонда [8].
Подготовка к исследованию
Информированное согласие
Суть информированного согласия заключается в раскрытии, ясном и полном объяснении всех частей процедуры. Пять основных элементов, которые необходимо обсудить, включают:
- характер процедуры;
- преимущества;
- риски;
- альтернативы;
- ограничения процедуры.
Подготовка пациентов к ЭГДС
Подготовка пациентов к ЭГДС включает в себя ограничение приема пищи за 4-8 часов до начала процедуры и дольше, если есть проблемы с опорожнением желудка. Прием большинства лекарств можно продолжать до момента эндоскопии, запивая небольшим глотком воды.
Некоторые пациенты требуют особого внимания перед проведением гастроскопии; к ним могут относиться диабетики, для которых изменение режима питания до процедуры может стать причиной изменения уровня гликемии.
Последним компонентом подготовки является оценка потребностей пациента в седативных средствах и рисков перед обследованием. Необходим сбор полного анамнеза, чтобы получить информацию о факторах, которые могут затруднить проведение процедуры, таких как предшествующие трудности с седативным действием, употребление наркотиков или бензодиазепинов, снижение умственных способностей, а также возбуждение или сильная тревога.
Также важно обратить внимание на повышенный риск аспирации (например, асцит, не пустой желудок, активное кровотечение), затрудненное управление дыхательными путями (например, ожирение, отсутствие видимости язычка) или повышенный риск сердечно-сосудистых осложнений после эндоскопии (например, сопутствующие заболевания, ожирение, пожилой возраст).
Процедура эзофагогастродуоденоскопии
Полная ЭГДС может быть разделена на составные части:
- интубация;
- исследование ротоглотки;
- исследование пищевода;
- осмотр желудочно-пищеводного перехода;
- осмотр желудка, включая ретрофлексию;
- пересечение привратника;
- проход в дистальный отдел двенадцатиперстной кишки;
- исследование двенадцатиперстной кишки;
- забор тканей при необходимости [7].
При проведении ЭГДС пациентов обычно укладывают на левый бок, голову наклоняют вперед. Для обеспечения правильной ориентации всего оборудования рекомендуется имитировать маневр, который потребуется для прохождения через рот к верхнему пищеводному сфинктеру.
Необходимо соблюдать осторожность, чтобы избежать интубации дивертикула Ценкера, который существует у некоторых пациентов и представляет собой выпячивание задней части ротоглотки. Необходимо также соблюдать осторожность в случае, если у пациента имеется проксимальная стриктура пищевода, которая может затруднить интубацию пищевода или привести к повышенному риску.
Гастроэзофагеальный переход обычно находится примерно в 40 см от резцов. Ориентиры для дифференциации пищевода от желудка иногда трудно распознать из-за перемещения этих органов во время обследования, необходимо определить верхнюю часть желудочных складок как место желудочно-пищеводного перехода. Переход также характеризуется областью, где плоская эпителиальная выстилка пищевода встречается со столбчатой выстилкой желудка. Поскольку эта переходная зона слизистого типа редко проходит даже по окружности просвета, ее также называют Z-линией.
Миновав область гастроэзофагеального перехода, эндоскоп входит в желудок. Первоначальной визуализацией обычно являются относительно крупные складки большой кривизны желудка. Обследование обычно проводится вдоль малой кривизны желудка по направлению к привратнику.
Необходимо контролировать инсуффляцию желудка, так как она может вызвать рвоту или отрыжку. При поступлении эндоскопа в желудок в нем обычно наблюдается скопление жидкости, которую следует удалять отсосом, чтобы улучшить визуализацию. Особое внимание следует уделить области вдоль малой кривизны, так как она часто является местом патологии.
Ретрофлексия гибкого эндоскопа позволяет получить точную визуализацию проксимального отдела желудка и желудочно-пищеводного перехода, который может быть “слепой” зоной при первоначальном непосредственном осмотре. Грыжи пищеводного отверстия диафрагмы особенно легко увидеть, когда эндоскоп находится в ретрофлексированном положении.
Привратник проходят путем прямой визуализации просвета, отделяющего желудок от двенадцатиперстной кишки. Иногда требуется вдувание воздуха, чтобы “открыть” привратник для прохождения эндоскопа.
Чем можно заменить обследование
К альтернативным методам исследования относятся компьютерная томография, ПЭТ-сканирование и лапароскопия.

Заключение
Гастроскопия - это широко используемое исследование для оценки желудочно-кишечных проблем, а также для постановки последующего диагноза и составления плана лечения. Обследование является одним из самых информативных и подходит для выявления широкого спектра расстройств (в том числе на ранних стадиях развития). Современная медицина активно внедряет новые виды ЭГДС, в том числе недавно она включила технологию искусственного интеллекта для облегчения задач, связанных с эндоскопической диагностикой некоторых поражений, тем самым повышая точность диагностики.
Литература
- Ачкасов, Е. Е. Хирургические инструменты и аппараты : предназначение и использование : атлас : учебное пособие / под ред. Е. Е. Ачкасова, В. А. Мусаилова. ― Москва : ГЭОТАР-Медиа, 2021. - 208 с. - ISBN 978-5-9704-6003-0.
- Ивашкин, В. Т. Справочник по инструментальным исследованиям и вмешательствам в гастроэнтерологии / В. Т. Ивашкин, И. В. Маев, А. С. Трухманов - Москва: ГЭОТАР-Медиа, 2015. - 560 с. - ISBN 978-5-9704-3092-7.
- Шамов, И. А. Пропедевтика внутренних болезней с элементами лучевой диагностики : учебник / Шамов, И. А. - Москва : ГЭОТАР-Медиа, 2016. - 512 с. - ISBN 978-5-9704-3597-7.
- Abe, K., & Miyaoka, M. (2006). TRIAL OF TRANSNASAL ESOPHAGOGASTRODUODENOSCOPY. Digestive Endoscopy, 18(3), 212–217. doi:10.1111/j.0915-5635.2006.00609.x
- Gershman, G., Vargas, J. H., Wyllie, R., & Kay, M. (2011). Therapeutic Upper GI Endoscopy. Practical Pediatric Gastrointestinal Endoscopy, 82–103. doi:10.1002/9781444354577.ch6
- Gerson, L. B., & Friedland, S. (2011). Esophagogastroduodenoscopy (EGD). Successful Training in Gastrointestinal Endoscopy, 29–41. doi:10.1002/9781444397772.ch4
- Greenwald, D., & Cohen, J. (2010). Technique of Esophagogastroduodenoscopy. Practical Gastroenterology and Hepatology: Esophagus and Stomach, 35–43. doi:10.1002/9781444327311.ch6
- Taylor, H. (1937). Gastroscopy its history, technique, and clinical value, with report on sixty cases. British Journal of Surgery, 24(95), 469–500. doi:10.1002/bjs.1800249508
- Thompson, K., Melby, V., Parahoo, K., Ridley, T., & Humphreys, W. G. (2003). Information provided to patients undergoing gastroscopy procedures. Journal of Clinical Nursing, 12(6), 899–911. doi:10.1046/j.1365-2702.2003.00810.x