Патология относится к группе IBD (воспалительные болезни кишечника). Термин «колит» указывает на воспалительный процесс толстого отдела кишечника, а дополнение «язвенный» подчеркивает ведущую отличительную особенность — формирование язв.
В последнее десятилетие отмечается тенденция роста заболеваемости с заметным омоложением. Женщины подвержены болезни чаще, чем мужское население. Всплеск заболеваемости приходится на 17-25 лет и 55-70 лет. Дети до 10 лет болеют редко.
Самыми опасными периодами в развитии НЯК — первый год болезни (из-за довольно быстрого прогрессирования воспаления при молниеносном течении развиваются тяжелейшие осложнения) и десятый год (чем больше по времени длится патпроцесс, тем выше риск озлокачествления).
Определение заболевания
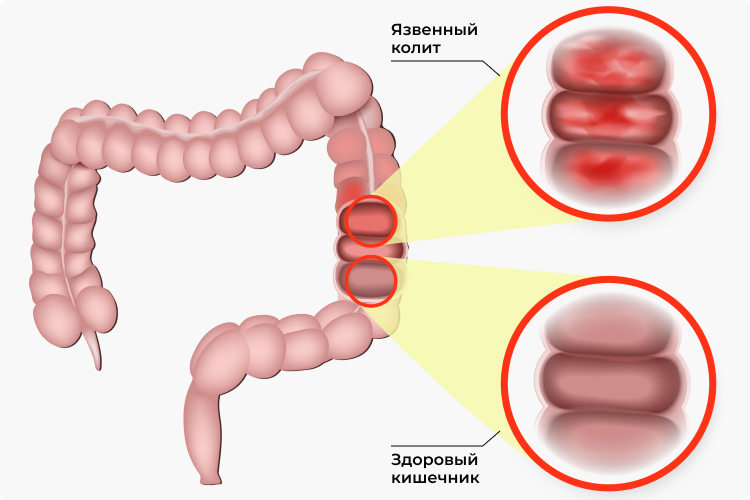
Неспецифический язвенный колит (НЯК) — это полиэтиологическое, хроническое заболевание кишечника, характеризующееся некротизирующим воспалительным процессом слизистой толстого кишечника с последующим образованием язв, эрозии, геморрагий.
Этиология
Точные причины дебюта язвенного колита не установлены, в научной литературе рассматривается несколько теорий, среди которых самой распространенной является теория аутоиммунного генеза. Вместе с этим выявлены факторы, сильно повышающие риск развития патпроцесса. К ним относятся:
- генетическая предрасположенность;
- наличие аутоиммунных заболеваний;
- злоупотребление нестероидными противовоспалительными средствами и оральными контрацептивами;;
- вирусные и бактериальные инфекции в анамнезе;
- дисбактериоз кишечника;
- заболевания печени, в частности, склерозирующий холангит;
- патологии нервной и эндокринной систем.
Кроме этого, пусковым механизмом могут стать такие факторы внешней среды, как жесткие несбалансированные диеты, злоупотребление алкоголем, курение, стрессы.
Симптомы заболевания
Для язвенного колита свойственна цикличность течения: периоды обострения чередуются с ремиссиями.
При обострении наблюдается различная клиническая симптоматика, зависящая от локализации патпроцесса в кишечнике и степени его интенсивности. У пациентов могут наблюдаться кишечные, внекишечные синдромы и общая симптоматика.
Ведущими кишечными синдромами являются:
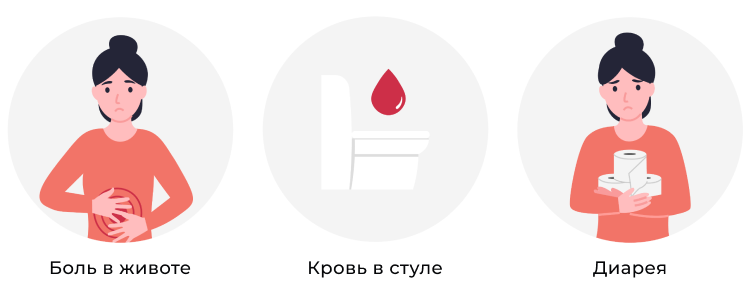
- гематохенезии — появление крови в кале, при этом она может быть на поверхности каловых масс (при локализации патологического очага в прямой кишке) и смешанной с ними (поражение более высоких отделов ЖКТ);
- диарея — характеризуется небольшими объемами кала до 15–20 раз в день. В тяжелых случаях дефекации не содержат каловых масс, испражнение происходят слизью, сгустками крови и гноем. Из-за диареи больные могут значительно потерять массу тела за короткий промежуток времени;
- боль — наиболее часто локализуется в области живота слева, при тотальном или субтотальном поражении может наблюдаться диффузный болевой синдром (захватывающий весь живот). Если воспалительный процесс протекает в прямой кишке, пациентов беспокоят тенезмы — специфические императивные позывы к дефекации, практически всегда сопровождающиеся болью.
Среди внекишечных симптомов гастроэнтерологи выделяют:
- кожные поражения — степень их распространенности и форма зависят от степени активности кишечного процесса. Могут проявляться в виде узловатой эритемы — болезненных подкожных уплотнений красного цвета (с преимущественным формированием на голенях) и гангренозных пиодермий, которые характеризуются множественным появлением язв и гнойников разного размера, склонных к прогрессированию;
- суставные поражения — диагностируются моно- и полиартриты (вовлекаются голеностопные и коленные суставы, а также суставы стоп и кистей), сакроилеиты (воспалительные явления в крестцово-подвздошном сочленении);
- поражение слизистой рта, обусловленное нарушением процессов всасывания. Среди наиболее частых — афтозный стоматит (язвочки разного размера на слизистой рта), гингивит (воспалительное поражение десен), стоматит (группа воспалительных заболеваний слизистой);
- поражения органов зрения — в основном встречается в комплексе с суставными и кожными поражениями при активном течении патпроцесса. Может диагностироваться ирит (специфическое воспаление радужной оболочки), эписклерит (воспалительные реакция эписклеральной ткани, соединяющей непосредственно склеру и конъюнктивальный мешок.
К синдрому общей интоксикации относятся такие симптомы, как гипертермия, озноб, резко выраженная слабость, приводящая к снижению работоспособности, тахикардия, анемия из-за кровопотери.
Патогенез заболевания
Для язвенного колита характерен каскад воспалительных реакций. Вследствие воздействия триггерного фактора происходит стимуляция Т- и В-лимфоцитов, что провоцирует повышенное образование иммуноглобулинов М и G. В результате дефицита Т-супрессоров существенно усиливается аутоиммунный ответ, а чрезмерное количество иммуноглобулинов приводит к формированию иммунных комплексов и процессов активации системы комплемента, отличительная черта которого — цитотоксическое действие. В воспалительный очаг проникают в повышенном количестве нейтрофилы и фагоциты, при этом сверхактивно высвобождаются медиаторы воспаления.
В результате таких нарушений образуется воспалительная лимфоплазмоцитарная инфильтрация с прогрессирующей деструкцией слизистой оболочки на фоне характерных макроскопических изменений (язвы, микроабсцессы крипт) и развивается клиническая картина.
Классификация и стадии развития
В клинической практике язвенный колит классифицируют по фазам заболевания, распространенности патпроцесса, характеру течения, степени тяжести атаки и осложненностью процесса.
По фазе заболевания:
- ремиссия — клинические проявления отсутствуют;
- обострение — появление симптомов язвенного колита.
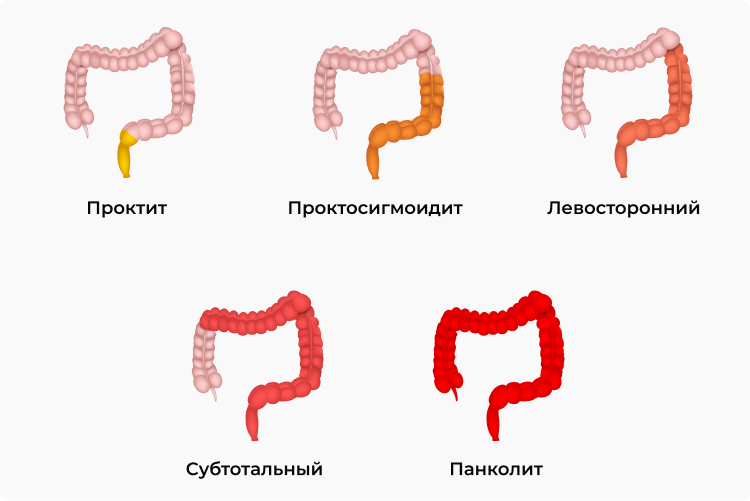
Для описания распространенности процесса используется Монреальская классификация, направленная на оценку протяженности макроскопических нарушений:
- дистальный колит, который подразделяется на проктит (процесс ограничен прямой кишкой, как правило, является дебютом заболевания и в дальнейшем может распространяться) и проктосигмоидит (отмечается захват прямой и сигмовидной структур);
- левосторонний колит — наиболее частая форма, по статистическим данным колопроктологов на его долю приходится до 80% всех случаев, задействована вся левая часть кишки;
- субтотальный колит — наблюдается поражение практически всего толстого кишечника (как правило, до печеночного изгиба включительно);
- тотальный колит — в патпроцесс вовлечена толстая кишка в полном объеме.
По степени осложненности:
- без осложнений;
- с осложнениями.
По характеру течения бывает:
- острым — от дебюта болезни прошло менее полугода;
- хроническим непрерывным — длительность ремиссии составляет меньше 6 месяцев;
- хроническим рецидивирующим — период ремиссии длится более полугода;
- молниеносным (фульминантным) — является самым тяжелым вариантом, характеризуется внезапным началом, сверхбурным развитием яркой клинической симптоматики. Наиболее часто диагностируется тотальное поражение, требующее хирургического лечения.
Для определения степени тяжести атаки применяется индекс Мейо по балльной системе, где оценивается частота стула, состояние слизистой оболочки, наличие крови в кале, а также состояние пациента.
Согласно таким критерием, степень атаки классифицируется:
- ремиссия — от 0 до 1 балла;
- легкая атака — от 2 до 5 баллов;
- среднетяжелая атака — от 6 до 9 баллов;
- тяжелая атака — от 10 до 12 баллов.
Также в России кроме вышеуказанных параметров используется классификация по активности патпроцесса, где выделяют минимальную, умеренную или максимальную активность, для оценки используется кратность актов дефекации за сутки.
Возможные осложнения
Язвенный колит — тяжелое и опасное заболевание, которое при несвоевременном и некорректном лечении может осложниться угрожающими для жизни состояниями, среди которых:
- перфорация толстой кишки — может быть замаскированной или со свободным выходом в полость, наблюдается почти в 20% случаев при тяжелых формах. Основные симптомами перфорации — внезапная резкая боль в области живота, крайне выраженные симптомы интоксикации, резкое ухудшение состояние, появление симптомов перитонита;
- токсическая дилатация, характеризующаяся массивным расширением толстой кишки. Данное осложнение сопровождается резким ухудшение состояния, гипертермией до 39 °C, нарастанием симптомов интоксикации, снижением частоты дефекаций (обусловлено вовлечением в патпроцесс мышечного аппарата). Частота летальных исходов достигает 30%;
- кишечное кровотечение — в стуле кроме «привычных» примесей крови присутствуют обильные сгустки, наблюдается прогрессирующее снижение АД и гемоглобина, отмечается бледность кожи, резко выраженная слабость, тахикардия;
- стриктуры толстой кишки — развиваются при длительности заболевания свыше 5 лет. Стриктуры образуются на кишечной стенке, их протяженность составляет 2–3 см. Ведущий симптомокомплекс — клиника кишечной непроходимости;
- свищи — формируются каналы с выходом из полости кишечника на кожу, процесс может сопровождаться абсцессированием окружающих мягких тканей;
- рак толстой кишки — по современной теории считается предраковым состоянием, перерождение чаще всего происходит при тотальной и субтотальной форме с длительностью заболевания более 7 лет;
- синдром мальабсорбции — нарушаются процессы всасывания большинства жизненно-важных микроэлементов, что ведет к дисфункции всех органов и систем.
В более редких случаях может наблюдаться поражение печени, воспалительные полипы толстой кишки.
Диагностика заболевания
Диагностические мероприятия включают обязательный осмотр пациента, а также инструментальные и лабораторные методики.
Консультативный прием
Обнаружение даже одного тревожного симптома, указывающего на возможное наличие язвенного колита, является поводом для незамедлительного обращения к гастроэнтерологу. При первичном приеме врач проводит оценку клиники заболевания, физикальный осмотр, тщательно собирает анамнез патологии (сведения об условиях, предшествующих возникновению симптомов, кратности актов дефекации за сутки, характере стула и пр.) В обязательном порядке с учетом онконастороженности проводится осмотр перианальной области и трансректальное пальцевое исследование. Для подтверждения язвенного колита и определения его формы, степени пораженности назначаются инструментальные и лабораторные диагностические методы.
Инструментальная диагностика
К золотым диагностическим стандартам относятся такие исследования, как:
- ректороманоскопия — дает возможность оценить патпроцессы, которые могут развиться на поверхности слизистой оболочки;
- колоноскопия с биопсией — позволяет визуально осмотреть стенки кишечника, а биоптат направить на гистологическое исследования с целью определения генеза поражения;
- ирригоскопия — предоставляет возможность выявить новообразования, перфорации, токсическую дилатацию;
- МСКТ-колоноскопия;
- стандартное УЗИ брюшной полости.
С целью дифференциальной диагностики врач может назначить иные дополнительные методы исследования.
Лабораторные исследования
В обязательном порядке назначаются лабораторные анализы, а именно:
- клинический анализ крови;
- кровь на биохимию;
- коагулограмма;
- кал на скрытую кровь;
- копрограмма;
- общий анализ мочи;
- гистология биоптата;
- выявление кальпротектина в кале;
- бактериальные посевы на предмет инфекции.
В ряде случаев может потребоваться консультации узких специалистов, например, эндокринолога, офтальмолога, дерматолога, ревматолога, психотерапевта.

Лечение
Комплексная лечебная тактика при НЯК включает в себя лекарственную терапию, оперативное лечение, диетические рекомендации, а также психо-социальную поддержку.
Медикаментозная терапия
Ключевая задача медикаментозной терапии — купирование симптомов, перевод заболевания в бессимптомную форму, достижение бесстероидной ремиссии и сохранение ее максимально длительное время. Выбор конкретной схемы лечения напрямую зависит от формы патологии, протяженности поражения, степени тяжести атаки, факта наличия внекишечных проявлений, а также эффективностью и безопасностью ранее проводимой терапии. Кроме этого, учитывается длительность анамнеза и риск развития осложнений.
Среди базисных лекарственных групп используют:
- препараты, содержащие 5-АСК (например, сульфасалазин, салофальк, салазопиридазин и пр.);
- глюкокортикоидные препараты (преднизолон, гидрокортизон гемисукцинат);
- негормональные иммунодепрессанты — цитостатики (чаще всего азатиоприн). В последнее время начали использовать циклоспорин.
Также при язвенном колите назначаются вяжущие, адсорбирующие и антидиарейные препараты. При тяжелом клиническом статусе показана дезинтоксикационная терапия. В качестве симптоматического лечения назначаются антибиотики, коррекция метаболических нарушений, лечение анемии, аналгезирующая терапия. При лечении НЯК категорически противопоказаны ульцерогенные препараты (например, ибупрофен, напроксен, диклофенак и пр.).
Физиопроцедуры
Проводятся только при достижении ремиссии для закрепления результата. Как правило, назначается лечение переменным током, диадинамотерапия, а также интерференцтерапия.
Диетотерапия
Основная цель диеты при НЯК — стабилизация функционирования органов пищеварения. Лечебное питание направлено на облегчение симптоматики, уменьшения болевого синдрома в период обострений. Конкретное меню подбирается врачом с учетом формы и нюансов заболевания. При любом клиническом течении настоятельно рекомендуется исключить:
- жирную, маринованную и копченую пищу;
- блюда с повышенным содержанием клетчатки;
- алкогольные и кофеиносодержащие напитки;
- соусы, приправы, специи;
- молочные и кисломолочные продукты;
- еду быстрого приготовления, консервы;
- макаронные изделия, бобы, горох;
- свежий хлеб, сдобу.
Важно вести дневник питания для определения иных продуктов, провоцирующих обострение. Также целесообразно придерживаться дробного питания — 6-8 раз в сутки небольшими порциями.
В период обострения в ходе лечения пациенты могут быть переведены на парентеральное питание.
Хирургические методы
Абсолютными показаниями к проведению оперативного вмешательства является неэффективность консервативной тактики, невозможность ее проведения по определенным причинам, кишечные осложнения, а также высокий риск малигнизации.
В настоящее время используются такие хирургические методы, как:
- колэктомия с резекцией кишки и последующее формирование концевой илеостомы;
- колэктомия/колпроктэктомия с формированием илеоанального резервуарного анастомоза (ИЛРА) в 2 этапа;
- колэктомия/колпроктэктомия с формированием ИЛРА в 3 этапа;
- субтотальная резекция непосредственно ободочной кишки с последующим образованием ИЛРА (выполняется в исключительных случаях).
Наиболее оптимальным вариантом является выполнение операций с формированием илеоанального, поскольку они обеспечивают возможность контролируемого акта дефекации естественным путем и повышают качество жизни.

Прогноз и профилактика
Возможности современных лекарственных средств позволяют контролировать динамику заболевания и длительно поддерживать ремиссию. При правильной диагностике, корректной схеме лечения, своевременном хирургическом лечении прогноз для жизни благоприятный. Но в результате длительной нетрудоспособности часть больных, у которых диагностирована тяжелая форма НЯК, могут нуждаться в назначении инвалидности.
Специфическая профилактика отсутствует. Основным профилактическим мероприятием считается диспансерное наблюдение с проведением эндоскопических обследования ЖКТ при наличии симптомов заболевания, также людям из группы риска показаны ежегодные консультации у гастроэнтеролога с проведением аналогичных исследований.
Снизить риск развития НЯК позволяет сбалансированное питание, своевременное лечение сопутствующих патологий, прием медицинских препаратов только по врачебному назначению, отказ от вредных привычек.
Заключение
Неспецифический язвенный колит — грозное заболевание с циклическим течением, ведущими признаками которого являются диарея, болевой синдром, гематохенезии, могут наблюдаться внекишечные проявления. Довольно часто НЯК сопровождается тяжелыми осложнениями, способными привести к летальному исходу. Диагностируется при помощи эндоскопических и лабораторных методов. Залогом результативного достижения ремиссии выступает правильная диагностика, адекватное лечение, сбалансированная диетотерапия и здоровый образ жизни.
Список использованной литературы
- Клинические рекомендации «Язвенный колит» (взрослые). Разраб.: Российская Гастроэнтерологическая Ассоциация, Ассоциация колопроктологов России.– 2020.
- Ахриева Х. М., Зайратьянц О. В. Патологическая анатомия воспалительных заболеваний кишечника. Язвенный колит. Болезнь Крона: Руководство для врачей. — М.: Группа МДВ, 2019.
- Белоусова Е. А. Язвенный колит и болезнь Крона. — Тверь: ТРИАДА, 2002. Воробьёв Г.И., Халиф И.Л. Неспецифические воспалительные заболевания кишечника. — 2008.
- Левитан М. Х., Болотин С. М. Колиты. — М.: Медицина, 1982 Ватутин Н. Т., Шевелек А. Н., Карапыш В.А., Василенко И. В. Неспецифический язвенный колит// Архив внутренней медицины — 2015 — №4.
- Schroeder KW, Tremaine WJ, Ilstrup DM. Coated oral 5-aminosalicylic acid therapy for mildly to moderately active ulcerative colitis. A 2. randomized study. N Engl J Med 1987;317:1625-9.
- Marchal J, Hilsden R. Environment and epidemiology of inflammatory bowel disease // in Inflammatory bowel disease. Ed. Satsangi J, Sutherland L — Churchill-Livingstone. — 2003. — 17-28.